
Cette lettre d’information est désormais diffusée exclusivement par mail.
N’hésitez pas à la transmettre (format pdf), l’imprimer et l’afficher dans vos services. |
| Les points forts des 18e Journées sur la douleur de l’enfant |
|
La douleur provoquée par les soins a été cette année encore au coeur du débat. Contention, violence lors des soins, mais aussi
moyens de lutte (distraction, hypnose, kétamine…) ont été abordés. |
| CONTENTION LORS DES SOINS
Nécessaire, incontournable en pédiatrie ? Sujet tabou ? Ce thème a pourtant pu être étudié dans un hôpital grâce à un audit dans l’ensemble des services. Ainsi 24 services de l’hôpital Trousseau ont participé à une enquête prospective : pendant 5 jours consécutifs, les soignants notaient pour chaque soin si une contention avait été nécessaire à l’aide d’une échelle de 0 à 4 décrivant en détails les situations de contention. 1 037 gestes ont été évalués chez 599 enfants : 50 % des enfants avaient moins de 3 ans, 52 % étaient des garçons. Les niveaux de contention ont été classés en contentions faible (niveaux 0 à 2) et forte (niveaux 3 et 4).
L’âge de l’enfant était significativement associé à la
contention forte : comparés aux enfants de plus de 4 ans :
Une autre équipe, australienne, a publié une enquête aux urgences : pour 124 enfants filmés (pose de perfusion, de sonde gastrique, d’un masque d’inhalation, d’un capteur d’oxymètre), la contention a été utilisée dans 71 % des cas, elle était forte pour 11 %. Contention : force ou violence ?
Éric Fiat, philosophe et modérateur de la session, a
éclairé le débat d’un oeil nouveau en pointant les différences entre la force (parfois nécessaire pour la réalisation de soins en pédiatrie, et pouvant être respectueuse de l’enfant) et la violence, toujours illégitime. Nathalie Lelièvre, juriste en droit de la santé, a apporté
un éclairage juridique: si la situation est reconnue comme une violence faite à l’enfant, l’affaire relèvera de la justice pénale ; il n’y a aucun précédent à ce jour. |
HYPNOSE ET ANESTHÉSIE EN PÉDIATRIE
Dr D.-P. Giudicelli et al. Clinique du Val d’Ouest, Ecully L’hypnoanesthésie est utilisée lors des actes de chirurgie dermocutanée (tumeurs cutanées, reprise de cicatrices). Un protocole précis a été élaboré définissant les différentes étapes de la chaîne des soins et le rôle de chaque membre de l’équipe lors de la consultation préopératoire, à l’arrivée dans le service, au bloc opératoire et lors de la visite postopératoire. Toute l’équipe soignante a été formée à l’hypnoanalgésie, les parents ont reçu également une information. La seule prémédication a été l’application de pommade anesthésiante sur le site opératoire. Sur une série de 39 enfants, 38 ont exprimé leur accord de renouveler l’expérience en cas de nouvelle intervention. Aucun enfant n’a eu besoin de sédatif ou antalgique en postopératoire. L’ensemble des parents étaient satisfaits. En conclusion, l’hypnoanalgésie au bloc opératoire semble un complément efficace à l’anesthésie locale. La formation de toute l’équipe soignante est primordiale, cette méthode apporte de nombreux avantages à la qualité de prise en charge des enfants, son développement est une bonne alternative à l’anesthésie classique. |
|||||||||||||||||||||
|
KÉTAMINE ET SOINS INVASIFS
Dr S. Laborde et al., hôpital pour enfants de Bordeaux Les équipes d’onco-hématologie et de douleur rapportent
leur expérience positive de la kétamine. Elle est utilisée systématiquement pout tous les myélogrammes, ponctions lombaires (PL) et suture à la peau des cathéters centraux chez l’enfant < 2 ans, ou en 2e intention pour les PL (enfants > 2 ans) après échec d’autres prémédications (Emla®, MEOPA, opioïdes, anxiolytiques).
Soixante et onze feuilles de traçabilité ont été colligées. Dans
la majorité des cas, 1 à 2 bolus ont suffi pour couvrir le geste. L’administration a induit un effet secondaire attendu transitoire (ex. hypertension artérielle) ne contre-indiquant pas une utilisation ultérieure dans 86 % des cas. Les évaluations de la douleur montrent le plus souvent une douleur absente ou légère sous kétamine associée à des techniques non médicamenteuses. Les soignants limitent les stimulations sensorielles excessives afin de minimiser les effets psychodysleptiques. Avec une équipe formée et une procédure précise, la kétamine peut être utilisée dans les services de soins pour les gestes invasifs. |
|
Si le changement de bouton est programmé, mettre en place des moyens antalgiques avant, pendant et après le
geste. Dans tous les cas évaluer la douleur régulièrement, favoriser la présence parentale, une installation confortable et la participation de l’enfant. L’information par le jeu et les techniques d’hypnoanalgésie et de distraction sont très efficaces. |
|
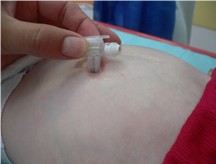 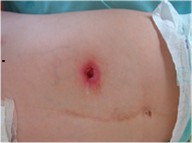 |
— S’il s’agit d’un bouton de gastrostomie avec ballonnet gonflable, proposer 1 h avant le
geste un antalgique de palier 1* et utiliser un lubrifiant sur le bouton. Il est recommandé de changer ce dispositif tous les 6 mois pour éviter sa chute accidentelle. — S’il s’agit d’un bouton rigide (dit "sans ballonnet gonflable"), donner 1 h avant le geste des antalgiques de palier 1 et 2 ou 3*, appliquer la Xylocaïne® en gel stérile sur l’orifice 5 min avant le geste. Associer avec du MEOPA. Il est recommandé de changer ce dispositif au bout de 18 mois à 2 ans. En cas de perte accidentelle, l’orifice de gastrostomie se referme très vite ; c’est une urgence. Si possible, mettre immédiatement une sonde sur 6 à 8 cm (au mieux une sonde de gastrostomie lubrifiée). En cas de pose difficile, utiliser du MEOPA et de la Xylocaïne®, puis gonfler le ballonnet avec de lʹeau, et |
|
tracter la sonde jusqu’à l’obtention d’une résistance. À défaut introduire une sonde de Foley
de même charrière ou inférieure en cas de difficulté. Arrêter l’alimentation orale et entérale et avertir le médecin en urgence pour réévaluer la situation. Dans tous les cas, le chirurgien sera contacté. * L’efficacité des antalgiques de niveau 1, 2 et 3 n’a pas été étudiée, leur utilisation est proposée dans l’attente d’études randomisées. |
 |
|
Bouteilles de gaz : des confusions possibles ?
|
|
Il est recommandé de ne pas stocker les bouteilles de MEOPA à côté du chariot d’urgence afin d’éviter une confusion avec la
bouteille d’oxygène. Dans l’urgence les deux bouteilles peuvent être confondues et une réanimation risque d’être débutée par erreur au MEOPA, ce qui peut entraîner un défaut d’apport en oxygène (seulement 50 % dans le MEOPA) ou des complications en cas de pneumothorax par exemple. Ce type d’erreur s’est déjà produit dans votre service ? Merci de nous envoyer votre témoignage à [email protected] |
|
Prochaines journées "La douleur de l’enfant. Quelles réponses ?"
5-7 décembre 2012 à Paris Vous avez effectué des travaux sur la douleur de l’enfant, vous avez réalisé un projet original et vous souhaitez en communiquer les résultats ? Envoyez-nous un résumé d’une dizaine de lignes expliquant la démarche, la méthodologie et les résultats du projet à [email protected] pour le 30 mars 2012 au plus tard. |
|
Pour vous désabonner, cliquez ici.
|


