Cécile Combes
Kinésithérapeute, lauréate du challenge de l’innovation APHP 2020,
Hôpital Armand Trousseau, APHP Paris.
in Les 28es Journées Pédiadol, la douleur de l’enfant, « La boîte à idée » (7 décembre 2021)
Depuis 1999 j’exerce en tant que Kinésithérapeute à l’hôpital d’enfants Armand Trousseau (Paris 12) dans les services néonatalogie, gastro-entérologie et pneumologie pédiatriques.
Tout au long de mon activité je n’ai eu de cesse de placer la prise en charge de la douleur de l’enfant au cœur de mes priorités et de ma pratique quotidienne et ai suivi et obtenu en 2010 le DIU sur la douleur de l’enfant : « La douleur de l’enfant en pratique quotidienne »,
Paris XII, Kremlin-Bicêtre.
Actuellement kinésithérapeute référente au centre de la mucoviscidose de l’Hôpital Trousseau, j’accueille et réalise des soins pour ces enfants qui nécessitent des soins récurrents. Ceci exige de notre part une vigilance particulière pour ne pas générer de douleur ni de peur.
A partir de mes observations dans les services et d’un parcours professionnel fait de rencontres enrichissantes avec l’équipe de la douleur de l’Hôpital Trousseau, l’idée m’est venue d’imaginer un dispositif permettant à tous les soignants de penser systématiquement à l’utilisation des moyens pour diminuer la douleur et l’anxiété des enfants. Ce dispositif devrait aussi être facile et rapide d’accès. « Pikidou » était né, restait à le peaufiner, le fabriquer, le tester.
1/L’importance de la distraction
Selon L’international Association for the Student of Pain (IASP) de Novembre 2020, la définition officielle de la douleur est « une expérience sensorielle et émotionnelle désagréable associée à, ou ressemblant à celle associée à, une lésion tissulaire réelle ou potentielle ».
La Science nous apprend que la perception de la douleur est modulée par des composantes cognitives et émotionnelles.
Le jeune enfant n’a pas de capacité de mise à distance, n’a pas la possibilité de relativiser et n’a pas la notion du temps. Ces trois éléments sont des facteurs qui augmentent sa détresse. L’augmentation de cette détresse majore la perception douloureuse.
Une mauvaise gestion de la douleur procédurale laisse des traces mnésiques chez l’enfant et influence les expériences douloureuses suivantes.
Pour contrer cela nous disposons d’un outil « simple » : la distraction.
Les procédures médicales génèrent de la douleur et peuvent être source d’anxiété. La perception de la douleur n’est pas un simple phénomène sensoriel, les composantes cognitives et émotionnelles interviennent pour en moduler la perception. La capacité à mettre à distance, ou encore à « relativiser » la douleur n’est pas à la portée du jeune enfant ce qui renforce sa détresse, qui elle-même renforce sa perception douloureuse [1]. L’influence de la détresse et de l’anxiété est aujourd’hui prouvée dans la modulation de la perception de la douleur [2]. On connaît également les conséquences des expériences négatives des soins. Une mauvaise gestion de la douleur procédurale laisse des traces mnésiques chez l’enfant et influence les expériences douloureuses suivantes [3] … Ainsi il est incontournable dans l’éthique du soin de reconnaître l’anxiété liée aux soins et à la maladie [4] …. La distraction de l’enfant consiste à le rendre inattentif à ce qui lui fait peur ou qui le gêne en focalisant ses pensées sur ce qui lui plaît, ce qui lui est agréable, ludique ou captivant. La distraction de l’enfant lors d’une procédure médicale vise à le dissocier de la réalité du soin en investissant son univers d’enfant grâce à des sollicitations sensorielles concrètes, variées, attrayantes et interactives [5] … Il existe de nombreux moyens de distraire l’attention d’un soin. On peut citer par exemple l’utilisation des bulles de savon [6] … D’autres moyens simples peuvent être efficaces comme le suggère une modeste étude sur l’usage du kaléidoscope [7] …Les méthodes de distraction ont en commun d’offrir une focalisation sensorielle (toucher, audition, vision) qui vient faire concurrence à la perception nociceptive désagréable tout en transformant l’expérience émotionnelle et cognitive de la personne. L’enfant devient acteur là où il pourrait se trouver démuni et passif face aux soins douloureux et anxiogènes. Le jeune enfant (moins de 4 ans) a besoin qu’on l’aide à focaliser concrètement son attention, grâce à des éléments attractifs qui viennent soutenir l’interaction et les échanges avec lui. La distraction réclame donc une anticipation. Il s’agit de disposer d’objets et de jeux variés, colorés, lumineux, attractifs qui captent puis soutiennent son attention… » [8]
Bénédicte Lombart, extrait de « Réalité virtuelle, pas d’écran à la relation » Pédiadol, décembre 2019
Par cela la distraction s’apparente à l’hypnose.
2/Les objets de distraction : réalités des usages
A partir de toutes ces connaissances sur l’importance de la distraction nous n’avions plus qu’à la mettre en place lors de nos soins.
La transversalité du poste de kinésithérapeute m’a permis d’observer un certain nombre de pratiques dans différents services : actuellement pour les soins nous utilisons divers objets de distraction que nous avons, en tant que soignants, dans nos poches.
Le problème est triple :
– peu pratique : nous avons tendance à vouloir avoir sur nous les moulins à vent, les bulles de savons, les marionnettes de doigts, …dès que nous voulons introduire la distraction dans nos soins et nos poches sont trop petites pour tout cela…
– soignant-dépendant : le fait que ces objets soient dans les poches ne rend pas visible la pratique pour les autres professionnels. Ainsi le professionnel sensibilisé à la distraction aura tendance soit à avoir les poches bien remplies de ces petits objets soit à savoir où se trouve les mallettes de distraction de son service. Les soignants non formés ou moins à l’aise avec la distraction ne voient pas forcément comment un soin peut mieux se passer s’il n’est pas présent dans la chambre du patient à ce moment-là.
– peu hygiénique : même si nous nettoyons les objets de distraction entre deux soins, le fait de les remettre dans nos poches rend cette façon de faire peu compatible avec les règles d’hygiène. Parfois des mallettes de distraction sont rangées dans les postes de soins, améliorant l’hygiène mais moins visibles et moins faciles d’accès lorsque le soignant n’est pas habitué au service.
Certains services ont fait l’acquisition de tablettes vidéo, très utiles, mais nécessitant une tierce personne pour la tenir lors du soin.
3/Les apports du Pikidou
Pikidou est une tour de distraction en forme de cactus et réunissant en un seul objet tous les outils de distraction nécessaires au soin (bulles de savons, tablette, casque audio, ….). Sa taille (1m60 de haut et 80 cm de large) le rendra visible de loin et compatible avec le stockage de tout le matériel nécessaire.
Les enfants qui verront le cactus pourront l’investir plus facilement en choisissant eux-mêmes l’objet de distraction qui leur plaît le plus. Les soignants, l’ayant devant les yeux auront une grande facilité à l’utiliser.
Le fait qu’il soit mobile permettra de l’utiliser aussi bien dans les postes de soins, de consultation que dans les chambres, au lit du malade.
C’est à mon sens un outil simple et efficace de distraction dans le soin en pédiatrie.
S’il plaît, et je n’en doute pas, nous pouvons imaginer que chaque service de pédiatrie possède son pikidou.
Le choix du cactus n’est pas anodin car rendre ludique et sympathique un objet qui initialement pique est une belle allégorie.
Il sera roulant, lavable, et devra contenir un projecteur pour projeter des images au plafond quand l’enfant est allongé. Dans son tronc, l’obus de MEOPA trouvera sa place ce qui facilitera l’utilisation de la distraction pendant l’administration du MEOPA.
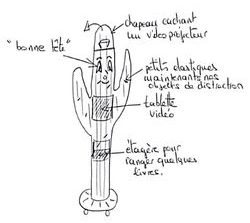
Les différents acteurs des soins pourront s’approprier le cactus de distraction et l’utiliser dans une pluralité de situations de travail. L’arrivée du cactus de distraction s’accompagnera d’un effet de nouveauté favorable à une réflexion sur la prise en charge de la douleur.
Il peut être utilisé aussi bien à l’hôpital qu’en ville (laboratoire d’analyses médicales, dentistes, pédiatres, …).
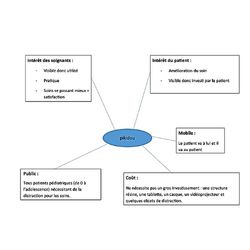
Le dossier « Pikidou » a été déposé en Décembre 2020 au Challenge innovation APHP/Lallianse.
Il a été lauréat de ce challenge en février 2021 avec une récompense de 23 500 euros.
Lallianse est une association en lien avec l’APHP qui soutient les projets d’innovation de l’APHP et fournit les moyens logistiques et matériels nécessaires à la concrétisation de ces projets et ce, en vue d’une diffusion éventuelle dans le secteur privé (Licence, brevet, recherches, commercialisation, …).
Le département recherche et innovation de l’APHP s’est chargé de la partie brevet au niveau de l’INPI (Institut national de la propriété industrielle) et doit nous aider pour valoriser l’innovation par une recherche scientifique à définir.
Actuellement nous en sommes au prototypage.
La société de prototypage présente différentes versions du projet et s’occupe des différentes procédures pour les agréments au niveau hygiène et sécurité.
Pikidou, avec ses aspects ludique et pratique me semble promis à un bel avenir en étant présent dans les postes de soins des services pédiatriques mais également en ville (laboratoires d’analyses médicales, pédodontistes, …). Il devrait permettre de faciliter l’utilisation de la distraction par tous par sa simple présence dans le poste de soin et par son rôle fédérateur dans l’homogénéisation des pratiques.
Bibliographie
[1] Noel, melanie, Christine T. Chambers, Patrick J.McGrath, Raymond M.Klein, et Sherry H.Stewart. 2012. « The role of state anxiety in children’s memories for pain ». journal of pediatric psychology 37 (5) : 567-579.
[2] Rhudy, Jamie L., et Mary W.Meagher.2000. « Fear and anxiety : divergent effects on human pain thresholds ». pain 84(1) : 65-75
[3] Badali, Melanie A., Rebecca R.Pillai, Kenneth D.Craig, Kelly Giesbrecht, et Christine T. Chambers.2000. « Accuracy of children’s and parents’ memory for a novel painful experience ». pain Research and management5 » (2) :161-168
[4] Duff, Alistair JA, Sarah L.Gaskell, Konrad Jacobs, et Judith M.Houghton. 2012. «Management of distressin procedures in children and young people : time to adhere to the guidelines ». Archives of disease in childhood97 (1) : 1-4.
[5] Lombart, Bénédicte.2015. Manuel pratique d’hypnoanalgésie pour les soins en pédiatrie. Paris : SPARADRAP.
[6] Longobardi, Claudio, Laura E. Prino, Matteo A. Fabris, et Michele Settanni.2019. «Soap bubbles as a distraction technique in the management of pain, anxiety, and fear in children at the pediatric emergency room : a pilot study ». Child : Care, Health and development 45 (2) : 300-305.
[7] Kunjumon, Dipeesh, et Vinil Upendrababu.2018. « Effect of Kaleidoscope on Pain Perception of Children Aged 4-6 Years During Intravenous Cannulation ». American Journal of Nursing Science 7 (4) :137
[8] Lombart B. « Réalité virtuelle, pas d’écran à la relation » Actes du congrès Pédiadol, décembre 2019. https://pediadol.org/pas-decran-a-la-relation/
