
Cette lettre d’information est désormais diffusée exclusivement par mail.
N’hésitez pas à la transmettre (format pdf), l’imprimer et l’afficher dans vos services. |
| 23es Journées « La douleur de l’enfant. Quelles réponses ? » | ||
|
|
||
|
Ateliers de formation
lundi 5 & mercredi 7 décembre 2016 Faculté St Antoine, Paris 12e 30 thématiques au choix Quelques places encore disponibles ! |
 |
|
|
Participez à notre étude en ligne
sur la contention lors des soins |
|
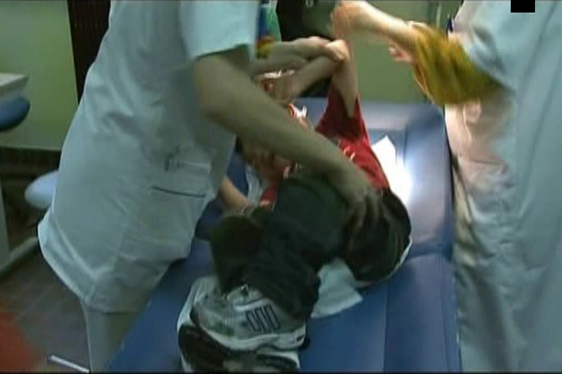 |
Réaliser des soins auprès des enfants est parfois difficile et nous sommes amenés à les maintenir pour la réussite des soins, plus ou moins fermement. Quand parler de maintien, de force, de contention légère, forte… trop forte ?
Pédiadol questionne l’usage de la contention depuis plusieurs années. Aujourd’hui, nous souhaitons faire un état des lieux concernant cette pratique avec un questionnaire de quelques minutes. |
| Répondre au questionnaire |
|
Le tramadol en pédiatrie
|
|
Pour les douleurs modérées à intenses (stomatite, otite, postopératoire, etc.) à partir de 3 ans.
Morphinique de puissance intermédiaire (palier 2), agoniste des récepteurs morphiniques µ et inhibiteur de la recapture de la sérotonine et de la noradrénaline (action sur les douleurs neuropathiques). |
|
Contramal®, Topalgic® solution buvable 1 goutte = 2,5 mg > 3 ans
Cp 50, 100 mg > 15 ans Ixprim®, Zaldiar® cp 37,5 mg de tramadol + 325 mg de paracétamol > 12 ans |
1 (à 2) mg/kg/prise toutes les 6 à 8 h
Max. 100 mg/prise et 400 mg/j Ex. pour 20 kg : 8-16 gouttes/prise × 3/j |
|
Contramal LP®, Topalgic LP® et génériques cp retard 100 mg
Zamudol® cp retard 50, 100 mg > 12 ans |
1 prise/12 h
En principe max. 200 mg/12 h |
|
Amp IV 100 mg/2 mL > 15 ans
|
IVL (1 h) ou IVC : 1-2 mg/kg/6 h (hors AMM)
Surveiller sédation et respiration |
|
Précautions d’emploi et effets indésirables (EI)
Alerte ANSM en juin 2016
À la suite d’erreurs d’administration qui auraient pu être fatales, l’ANSM recommande :
|
|
Le + Pédiadol
|
|
L’administration de solution sucrée à visée antalgique…
… majore-t-elle la glycémie
|
?
|
|
Les solutions sucrées (saccharose 24 à 30 % et glucose 30 à 50 %) sont efficaces pour diminuer la douleur induite par les gestes chez le nouveau-né et le nourrisson jusqu’à 4 mois (12 à 18 mois dans certaines études). Elles doivent s’administrer goutte à goutte, sur la pointe de la langue (localisation des récepteurs au goût sucré), en association à la succion non nutritive dont l’effet antalgique est synergique. Cette administration parfois itérative chez les nouveau-nés hospitalisés, prématurés le plus souvent, augmente-t-elle la glycémie ?
Six études, réalisées chez des nouveau-nés à terme et prématurés, observaient les effets du saccharose 24 à 50 % sur la glycémie capillaire. Dans 2 d’entre elles, des doses répétées de saccharose étaient évaluées. Aucune de ces études ne montrait de différence entre les groupes placebo (eau) et les groupes saccharose sur les valeurs des glycémies capillaires1-6. À noter qu’aucune étude n’avait pour objectif principal l’analyse des glycémies, ce qui peut constituer un biais. Par ailleurs, les doses utilisées sont extrêmement faibles et représentent 1/100e à 1/50e des apports en sucre quotidiens chez ces enfants7 et l’on peut penser qu’il n’y a effectivement pas d’effet sur la glycémie. Une étude ancienne réalisée chez l’adulte a montré que l’absorption de glucose à travers la muqueuse orale était négligeable et que des volumes importants étaient nécessaires pour modifier la glycémie sanguine8. Le délai d’action entre l’administration du sucre et le geste douloureux est par ailleurs le plus souvent court et insuffisant pour laisser le temps à la glycémie d’augmenter. Une revue récente de la littérature ne retrouve pas d’étude concernant le glucose utilisé comme antalgique et ses les effets sur la glycémie capillaire9. Mais puisque le glucose et le saccharose ont les mêmes mécanismes d’antalgie et d’absorption, on peut penser que le glucose utilisé dans les mêmes conditions que le saccharose n’aura pas d’effet sur les glycémies. En conclusion, les effets sur la glycémie capillaire des solutions sucrées à visée antalgique semblent négligeables voire nuls. Il est néanmoins indispensable de respecter les indications et les posologies recommandées10. |
|
|
1 Potana T. Indian Pediatr 2015 – 2 Taddio A et al. CMAJ 2008 – 3 Johnston C et al. Pediatrics 2002
4 Stevens B et al. Clin J Pain 2005 – 5 Bucher HU et al. Pediatr Res 1995 – 6 Gormally et al., Dev Med Child Neurol 2001 – 7 Carbajal R. Arch Ped 2005 – 8 Gunning R et al. JAMA 1978 9 Bueno M et al. Pain Res Manag 2013 – 10 Stevens B et al. Cochrane Database Syst Rev 2016 |
|
|
Sédation-analgésie : recommandations actuelles
|
|
|
|
 |
Recommandations et protocoles, également disponibles
dans le guide « Douleur de l’enfant, l’essentiel » |
 |
|
À lire
|
||
|
24-26 novembre 2016 — Bordeaux
Programme riche en pédiatrie le 24 novembre :
|
Les soins en pédiatrie
Faire face au refus de l’enfant Repères éthiques pour une posture soignante fondée sur la prudence Bénédicte Lombart Collection Penser l’action sanitaire et sociale — Éditions Seli Arslan Octobre 2016 |
 |
